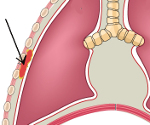
Параплеврит – это воспалительный процесс, развивающийся в параплевральной клетчатке, расположенной между внутригрудной фасцией и париетальной плеврой. Заболевание проявляется болезненным уплотнением в области грудной клетки, лихорадкой, образованием свищей с выделением гнойного содержимого. Диагноз выставляется на основании анамнеза и клинической картины, данных лучевых методов диагностики (рентгенографии лёгких, фистулографии), лабораторного исследования свищевого отделяемого. Лечение осуществляется оперативным путём – производится эвакуация гноя, иссекаются поражённые ткани.

Общие сведения
Параплеврит (периплеврит) возникает при попадании патогенных микроорганизмов в параплевральную клетчатку. Развивается при наличии хронического очага воспаления в организме или при непосредственном проникновении инфекционного агента в клетчаточное пространство через повреждённую грудную стенку. Чаще всего (приблизительно у 60% пациентов) воспаление параплевральной клетчатки формируется на фоне хронически протекающего туберкулёза, выявляется преимущественно у пожилых людей. Несколько реже параплеврит развивается как осложнение огнестрельного ранениягруди. Заболевание встречается редко. В русскоязычной медицинской литературе описано всего около 100 случаев.
Причины параплеврита
Возбудителями заболевания являются патогенные, реже условно-патогенные инфекционные агенты. Наиболее часто параплеврит вызывают микобактерии туберкулёза. Воспаление специфического характера возникает в результате попадания туберкулёзной палочки в клетчатку с током крови или лимфы. Реже болезнь осложняет течение туберкулёзного периостита при специфическом поражении рёбер. Неспецифический параплеврит обычно развивается при инфицировании ранений грудной клетки или прорыве гнойного содержимого плевральной полости в параплевральное пространство, провоцируется стафилококками, стрептококками и некоторыми другими микроорганизмами.
Патогенез
В зависимости от пути распространения инфекции различают первичный и вторичный параплеврит. Первичный параплеврит наблюдается при гематогенном или лимфогенном распространении болезнетворных микроорганизмов. Патогенная микрофлора попадает в параплевральные лимфатические узлы, вызывает их воспаление и нагноение. Париетальная плевра реактивно утолщается, уплотняется и препятствует прорыву гнойного содержимого в плевральную полость. Гнойно-воспалительный процесс распространяется на межрёберные мышцы и подкожную клетчатку. Отмечается расплавление поверхностных тканей и образование сообщающихся полостей. При дальнейшем накоплении содержимого кожа над образованием натягивается, истончается, происходит прорыв гноя наружу. Формируются свищи.
При эмпиеме плевральной полости иногда нарушается целостность париетальной плевры, гнойное содержимое попадает в расположенную рядом клетчатку. Образуется очаг нагноения, развивается вторичный параплеврит. Источниками инфицирования параплевральной клетчатки могут стать гнойно – деструктивные процессы рёбер – остеомиелиты, хондриты, в том числе туберкулёзной этиологии. При закрытых травмах грудной клетки нередко возникают субплеврально расположенные гематомы. Нагноение таких гематом также приводит к вторичному воспалению клетчатки параплеврального пространства.
Симптомы параплеврита
Воспаление специфической этиологии выявляется при наличии длительно существующего туберкулёза органов дыхания. Воспаление протекает медленно. Вначале неприятные ощущения отсутствуют. Пациент случайно обнаруживает плотноватую припухлость по переднебоковой или передней поверхности грудной стенки, обычно в 4-5-6 межреберьях. Образование постепенно увеличивается в размерах, приобретает незначительную болезненность при пальпации. Кожа над припухлостью краснеет, становится тёплой на ощупь. Температура тела остаётся нормальной или повышается до субфебрильных значений. В последующем содержимое прорывается наружу, образуется свищевой ход с гнойным отделяемым.
Для неспецифического процесса характерно бурное начало с лихорадкой и выраженным болевым синдромом. Температура тела поднимается до 38° C и выше. У пациентов с открытыми травмами груди отмечается обильное выделение гноя из раны. На груди появляется болезненное, быстро увеличивающееся в размерах уплотнение с очагом выраженной гиперемии. Боли пораженной области усиливаются при глубоком дыхании. Присутствуют признаки общей интоксикации – больного беспокоит слабость, повышенная утомляемость, снижение аппетита.
Осложнения
Самостоятельное выздоровление наблюдается редко, обычно при отсутствии своевременного лечения образуются незаживающие свищи. При нерадикальном хирургическом лечении сохраняется очаг инфекции, продолжается гноетечение из ран. В процесс вовлекаются ранее интактные костные и хрящевые участки рёбер. Развиваются остеомиелиты и хондриты. Длительно персистирующие деструктивно-воспалительные заболевания костных структур нередко провоцируют возникновение амилоидоза почек и приводят к почечной недостаточности.
Диагностика
Диагностический поиск при подозрении на параплеврит осуществляет торакальный хирург. При опросе врач уточняет наличие в анамнезе туберкулёза любой локализации, огнестрельных ранений, закрытых травм грудной клетки. Характерным признаком параплеврита при осмотре является типичная локализация образования и распространённость процесса не более чем на 2-3 соседних межреберья. Окончательный диагноз устанавливается с помощью следующих методов диагностики:
- Физикального исследования. Пальпаторно определяется усиление напряжённости инфильтрата во время глубокого вдоха. Для туберкулёзного процесса характерно отсутствие резкого усиления боли при нажатии на образование. При перкуссии лёгких выявляется ограниченное притупление перкуторного звука в проекции уплотнения.
- Рентгенографии. При рентгенологическом исследовании ОГП в боковой проекции обнаруживается ограниченное утолщение париетальной плевры в форме двояковыпуклой линзы. Введение контрастного вещества в свищевой ход в рамках фистулографии позволяет установить точную локализацию и распространённость гнойного процесса.
- Лабораторных анализов. Параплеврит неспецифической этиологии сопровождается лейкоцитозом, воспалительным сдвигом лейкоцитарной формулы крови, повышением уровней острофазовых показателей, ускорением СОЭ. Культуральное исследование полученного при пункции патологического материала дает возможность выявить неспецифического возбудителя болезни и определить его чувствительность к антибактериальным препаратам. При туберкулёзном параплеврите микобактерии обычно не высеваются.
Параплеврит необходимо дифференцировать с рядом онкологических и гнойно-деструктивных заболеваний костей и мягких тканей. Для исключения опухолей молочной железы может понадобиться её ультразвуковое исследование и маммография. Остеомиелиты, периоститы, новообразования рёбер выявляются с помощью биопсии. При необходимости больного консультирует онколог, маммолог, фтизиатр.
Лечение параплеврита
Консервативная терапия воспалительного процесса возможна исключительно в стадии инфильтрации и обычно малоэффективна. При небольших очагах нагноения и отсутствии воспалительно-деструктивных изменений со стороны рёбер иногда выполняется удаление содержимого при помощи пункции. В полость гнойника вводятся растворы антибактериальных препаратов. Выбор антибиотиков осуществляется с учётом чувствительности патогенных микроорганизмов. Манипуляция может производиться амбулаторно.
Пациенты с открытыми ранениями грудной клетки, гнойным расплавлением костей в зоне воспаления подлежат госпитализации в отделение торакальной хирургии. Проводится широкое раскрытие и полное иссечение гнойного очага. Поражённые рёбра и их хрящи резецируются в пределах здоровых тканей. Послеоперационная рана дренируется, ушивается. При обширных поражениях больной нуждается в последующей кожной пластике. В послеоперационном периоде назначаются антибактериальные средства.
Прогноз и профилактика
При своевременном хирургическом вмешательстве исходом становится полное выздоровление. Метод пункционной эвакуации гноя является нерадикальным, при выборе данной тактики лечения заболевание часто рецидивирует. Самостоятельная регрессия воспалительного процесса наступает в единичных случаях, возможно полное рассасывание инфильтрата или образование очагов обызвествления. Обычно без лечения свищевые ходы долго не закрываются. В целях профилактики параплеврита и других гнойных осложнений открытых травм грудной стенки выполняется первичная хирургическая обработка ран, осуществляется своевременное лечение острых и хронических воспалительных процессов.
Источник: https://www.krasotaimedicina.ru/diseases/zabolevanija_pulmonology/parapleuritis

